MATERIALE DE INFORMARE
Materiale de informare, educare, constientizare privind screeningul în cazul bolilor hepatice cronice secundare infectiilor cu virusuri hepatitice B,D si C
TERAPIA ANTIVIRALĂ ÎN HEPATITA CRONICĂ VIRALĂ C ȘI BENEFICIILE RĂSPUNSULUI VIRAL SUSȚINUT
Deşi virusul C a fost descoperit în urmă cu 30 de ani, progresele făcute în structura şi patogenia virală au dus la dezvoltarea unor tratamente extrem de eficiente, precum antiviralele cu acțiune directă, care au modificat complet modul de abordare terapeutic a infecției cronice virale C. Anul 2013 este considerat punctul de cotitură al terapiei antivirale, prin aprobarea regimurilor terapeutice Interferon-free, care au revoluționat terapia infecției virale C, prin obţinerea unor rate de răspuns virusologic susținut (RVS) de 95-100%, indiferent de stadiul bolii hepatice, inclusiv la pacienții considerați dificil de tratat cum ar fi, pacienți cu genotip 1, non-responsivi la tratament antiviral anterior, pacienți cu fibroză avansată sau ciroză hepatică, transplantați, co-infecție VHB/HIV sau cu insuficiență renală cronică.
Impactul pandemiei COVID-19 asupra îngrijirii pacienților cu boli hepatite cronice
În primele etape ale pandemiei COVID-19, Asociația Europeană pentru Studiul Ficatului și Societatea Europeană de Microbiologie Clinică și Boli Infecțioase au publicat un document oficial pentru a oferi îndrumări medicilor implicați în îngrijirea pacienților cu boli hepatice cronice. În timp ce unele sisteme de asistență medicală revin la o rutină mai normală, multe țări și sisteme de asistență medicală au fost sau sunt în continuare copleșite de pandemie, care încă are un impact semnificativ asupra îngrijirii acestor pacienți. În plus, au fost publicate multe studii care se concentrează asupra modului în care COVID-19 poate afecta ficatul și modul în care bolile hepatice preexistente ar putea influența evoluția clinică a COVID-19. Deși multe aspecte rămân slab înțelese, a devenit din ce în ce mai evident că bolile hepatice preexistente (inclusiv infecțiile virale cronice) și leziunile hepatice în cursul bolii trebuie să fie luate în considerare de către medici atunci când îngrijesc pacienții cu COVID-19.
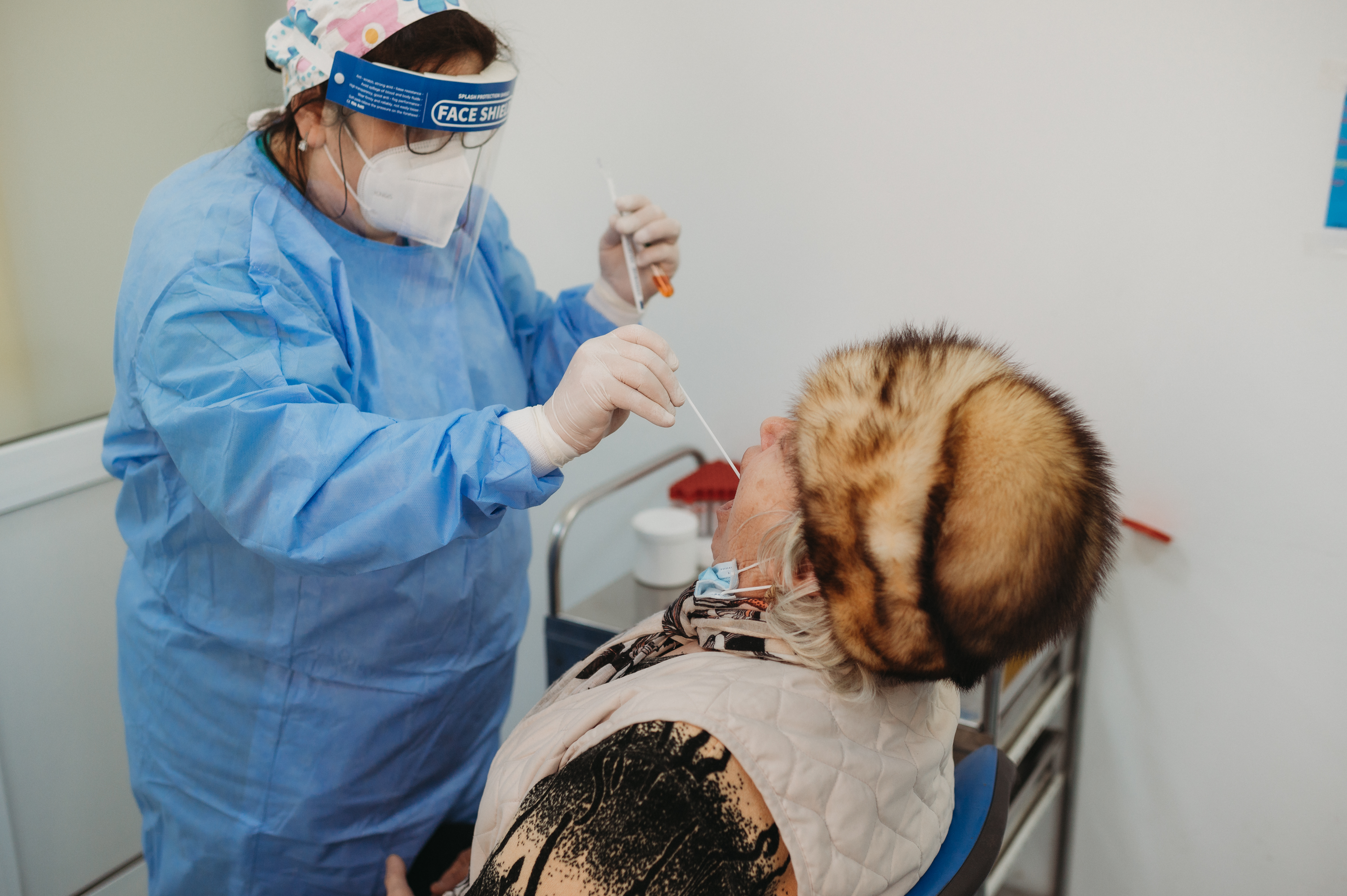
Importanța screening-ului hepatitelor virale
Este important ca toți pacienții infectați cu virusul hepatitei virale B sau C să știe de această problemă și să fie luate toate măsurile terapeutice necesare. Diagnosticul însă nu poate aștepta apariția simptomelor. Marea majoritate a celor infectați nu au niciun simptom sau au manifestări nespecifice minore (ex. astenie) nebăgate în seamă de către aceștia. Deci, nu ne putem baza ca o persoană infectată va fi fortată de simptomele bolii să se prezinte la medic. Când acest lucru se intamplă, adică pacientul este nevoit din cauza bolii să se prezinte la medic (apariția icterului, ascitei, hemoragiei digestive variceale, encefalopatiei hepatice) afecțiunea produsă de infecția virală cronică este avansată, de cele mai multe ori în stadiul de ciroză hepatică decompensată, când intervenția terapeutică are rezultate neglijabile.
HEPATITA CRONICĂ VIRALĂ C - SCREENING ȘI PROFILAXIE
Infecția cu virusul hepatitei C (VHC) este una dintre cele mai importante amenințări pentru sănătate la nivel mondial, iar România are una dintre cele mai mari prevalențe în comparație cu alte țări europene. Infecția virală C reprezintă o problemă majoră de sănătate publică nu numai datorită evoluției asimptomatice și progresiei către ciroză și cancer hepatic, ci datorită dificultăților de diagnostic și tratament într-un număr important de țări, în care numărul mare de persoane infectate, corelate cu anumite tipuri comportamentale specifice zonelor subdezvoltate economico-social, face ca fiecare în parte să reprezinte potențiale surse de infecție.
TRATAMENTUL HEPATITEI CRONICE VIRALE C
- scopul și obiectivele terapiei -
Hepatita C este prima cauză de cancer hepatic în Europa și poate conduce la necesitatea transplantului hepatic, o intervenție extrem de serioasă și costisitoare. Cel mai important lucru este descoperirea din timp a bolii și începerea tratamentului. Pe termen lung, scopul terapiei antivirale constă în prevenirea progresiei la ciroză și hepatocarcinom, prevenirea complicațiilor extrahepatice, reducerea mortalității generale și de cauză hepatică și prevenirea răspândirii infecției virale C. Obiectivul imediat al terapiei este eradicarea infecției cu VHC prin obținerea răspunsului viral susținut (RVS), definit ca ARN VHC nedetectabil în sânge la 12-24 de săptămâni de la oprirea terapiei. Pacienții care obțin RVS mențin ARN VHC nedetectabil pe termen nedefinit în peste 99% din cazuri.
TRATAMENTUL HEPATITEI CRONICE VIRALE C
- regimuri terapeutice actuale -
Descoperirea antiviralelor cu acțiune directă (AAD) au modificat radical domeniul hepatologiei în ultimii ani, depășind neajunsurile terapiei pe bază de interferon, oferind tratamente sigure tuturor pacienților cu infecție cronică cu VHC prin creșterea ratei de răspuns viral susținut (RVS) la peste 95%, inclusiv la pacienții anterior considerați dificil-de-tratat (pacienți cu fibroză avansată/ciroză, genotip 3, viremii mari, eșec terapeutic anterior, transplantați, co-infecție HIV, sindrom metabolic), o durată scurtă (12-24 de săptămâni), un profil de siguranță superior, contraindicații limitate, simplitate în administrare, tolerabilitate și aderență crescută la tratament.
HEPATITA CRONICĂ VIRALĂ B
- definiție, istoric, epidemiologie –
Hepatita cronică cu virus hepatitic B (VHB) este o condiție clinico-patologică caracterizată prin inflamație hepatică persistentă timp de minimum 6 luni de la expunerea sau diagnosticul inițial al infecției virale B. VHB este una dintre principalele cauze ale cirozei hepatice, insuficienței hepatice și cancerului hepatocelular. Antigenul de suprafață al VHB (AgHBs) reprezintă markerul serologic de diagnostic al infecției VHB; a fost descoperit în 1965 de către Blumberg în serul aborigenilor australieni și denumit antigen Australian. În 1976, Blumberg și Alter au primit Premiul Nobel pentru descoperirea agentului etiologic al hepatitei B.
HEPATITA CRONICĂ VIRALĂ B
- modalități de transmitere –
Virusul hepatitic B (VHB) este întâlnit în sânge, lichidul seminal, secreția cervico-vaginală, salivă și alte fluide corporale ale persoanelor infectate. Infecția cu VHB se poate transmite vertical (perinatal), de la mamă la nou născut sau sugar (riscul este substanțial dacă viremia maternă este peste 200.000 UI/ml, sau orizontal...
VHB nu se transmite pe cale fecal-orală. Riscul dezvoltării infecției cronice după expunerea la VHB este de peste 90% la nou născuții din mame infectate (infectați în primul an de viață), 25-50% la copiii sub 4-5 ani, 1-5% la persoanele adulte imunocompetente și peste 50% în cazul adulților imunodeprimați. Aproximativ 40% din pacienții cu infecție cronică virală B vor dezvoltat ciroză hepatica, insuficiență hepatică și carcinom hepatocelular.
HEPATITA CRONICĂ VIRALĂ B
- screening și profilaxie –
Hepatita cronică cu virus hepatitic B (VHB) este o condiție clinico-patologică caracterizată prin inflamație hepatică persistentă timp de minimum 6 luni de la expunerea sau diagnosticul inițial al infecției virale B. VHB este una dintre principalele cauze ale cirozei hepatice, insuficienței hepatice și cancerului hepatocelular.
Infecția cu VHB reprezintă o problemă de sănătate publică în lume prin prevalență și morbi-morbiditate. Aproximativ 2 miliarde de persoane (1/3 din populația globului) prezintă markeri serologici de expunere la VHB (ac anti-HBc), 350-400 de milioane de persoane (aproximativ 5% din populația globului) prezintă infecție cronică cu virusul hepatitic B (caracterizată prin persistența antigenului HBs) și 686.000 de persoane decedează anual ca urmare a consecințelor infecției cu VHB.
HEPATITA CRONICĂ VIRALĂ B
- tablou clinic -
Infecția cu virusul hepatitic B reprezintă o problemă de sănătate publică în lume prin prevalență si morbi-mortalitate.
Manifestările clinice ale hepatitei cronice VHB variază de la forme complet asimptomatice sau pauci-simptomatice (caracterizate prin simptome ușoare, nespecifice: astenie fizică, durere în hipocondrul drept cu caracter persistent sau intermitent) până la complicațiile cirozei (ascită, hemoragie digestivă, encefalopatie, etc.). În fazele replicative, simptomatologia poate mima hepatita acută: fatigabilitate, stare subfebrilă, anorexie, greață, vărsături, icter. Examenul obiectiv poate fi normal sau pot fi întâlnite semne ale bolii hepatice avansate: icter, eritem palmar, angioame stelate, hepato-splenomegalie, ascită, encefalopatie.
Aproximativ 20% din pacienți prezintă manifestări extrahepatice (artralgii, crioglobulinemie mixtă esențială, vasculită, glomerulonefrită, acrodermatită, poliartrită noroasă) mediate de complexe imune circulante.
HEPATITA CRONICĂ VIRALĂ B
- evaluare inițială și diagnostic -
Hepatita cronică cu virus hepatitic B (VHB) este o condiție clinico-patologică caracterizată prin inflamație hepatică persistentă timp de minimum 6 luni de la expunerea sau diagnosticul inițial al infecției virale B. VHB este una dintre principalele cauze ale cirozei hepatice, insuficienței hepatice și cancerului hepatocelular.
Evaluarea inițială a subiecților cu infecție cronică cu VHB include 1. istoricul și examenul fizic, 2. evaluarea activității și severității bolii (biologic, histologic și test non-invazive) și 3. markerii serologici și virusologice ai infecției virale B.
HEPATITA CRONICĂ VIRALĂ B
- tratament: scop și obiective -
Infecția cu virusul hepatitic B (VHB) reprezintă o problemă de sănătate publică în lume prin prevalență si morbi-mortalitate.
Pe termen lung, scopul terapiei antivirale este reprezentat de 1. creșterea calității vieții și supraviețuirii pacienților infectați, prin prevenirea progresiei la ciroză și HCC, 2. prevenirea sau tratamentul manifestărilor extrahepatice și 3. prevenirea transmiterii infecției.
Obiectivele intermediare, asociate cu efectul terapeutic imediat, sunt: 1. supresia susținută (în cazul tratamentului cu Interferon) sau menținută (în cazul tratamentului cu analogi nucleoz(t)idici) a replicării virale, 2. controlul sau ameliorarea injuriei hepatice (inflamație, fibroză), 3. normalizarea transaminazelor, 4. seroconversia AgHBe la anticorpi anti-HBe și 5. dispariția AgHBs cu/fără apariția anti-HBs - acesta din urmă fiind considerat cel mai bun marker al controlului imun susținut.
HEPATITA CRONICĂ VIRALĂ D
- definiție, epidemiologie -
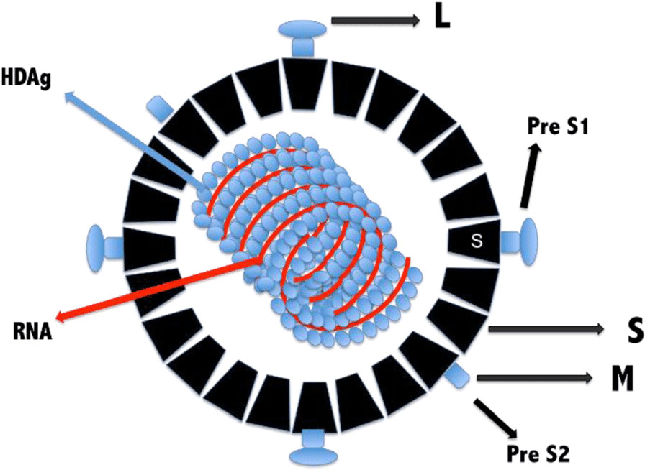
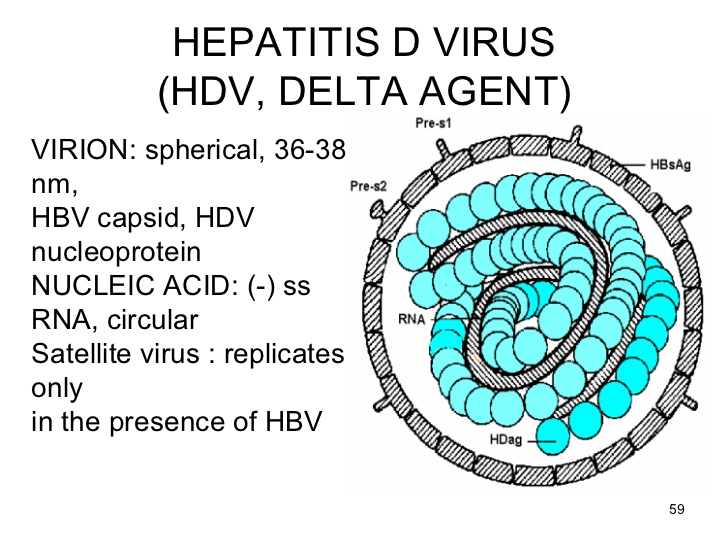
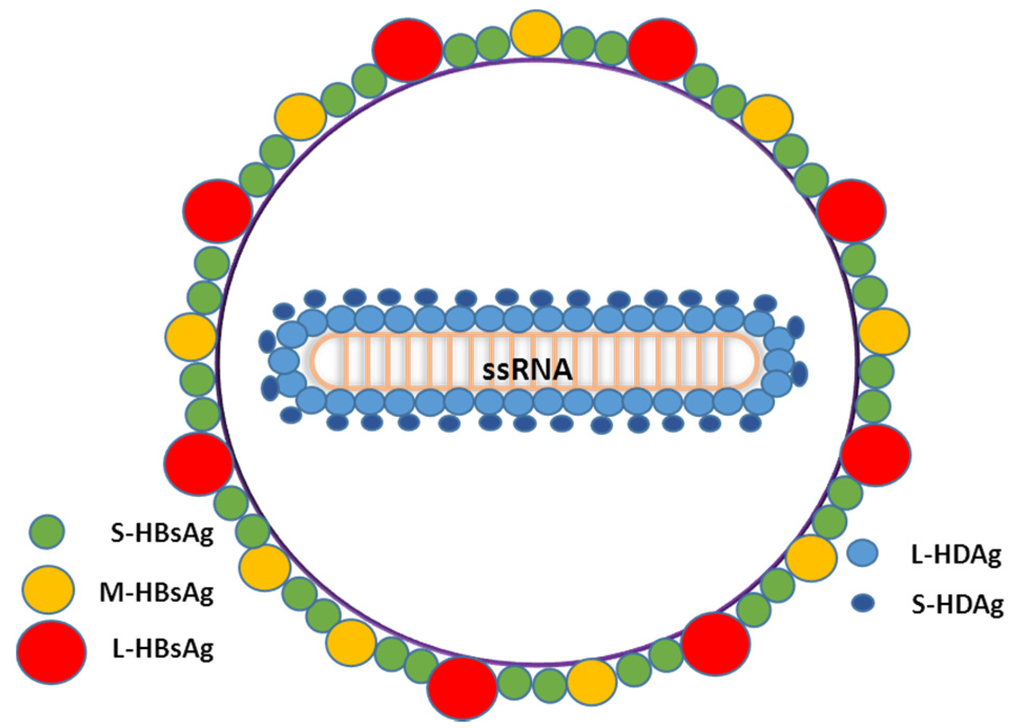
Hepatita cronică cu virus hepatitic D sau delta (VHD) reprezintă cea mai rară și cea mai severă formă de hepatită cronică virală. VHD este un ARN-virus hepatotrop defectiv, dependent de virusul hepatitic B (VHB) pentru completarea ciclului celular și propagarea infecției; ca urmare, VHD poate infecta numai indivizii antigen HBs- pozitivi. Infecția VHD este răspândită în toată lumea, dar prevalența variază geografic în strânsă relație cu prevalența infecției VHB. La nivel mondial se estimează că aproximativ 5% din indivizii antigen HBs pozitivi sunt infectați cu VHD (aproximativ 15-20 de milioane de persoane), majoritatea prezentând afecțiuni hepatice severe. Actual, se înregistrează o scădere semnificativă a transmiterii VHD, ca urmare a scăderii incidenței VHB. Aceasta se datorează în primul rând îmbunătățirii condițiilor socioeconomice, a cunoașterii mai bune a căilor de transmitere și a vaccinării anti VHB a nou-născuților și populației generale.
HEPATITA CRONICĂ VIRALĂ D
- istorie naturală -
Hepatita cronică D este cea mai severă și rapid evolutivă dintre toate hepatitele cronice, conducând la ciroză în 70% din cazuri în 5-10 ani, de obicei la oameni tineri. Infecția VHD poate fi dobândită în următoarele două scenarii: co- infecția (transmisia simultană a infecției VHB și VHD) și superinfecția (achiziția VHD de către un pacient antigen HBs pozitiv).
Evoluția clinică a infecției VHB-VHD este similară cu a infecției acute VHB. Totuși, coinfecția produce o boală hepatică mult mai severă, cu risc crescut de insuficiență hepatică acută. În plus, coinfecția acută determină un curs bifazic al nivelului de transaminaze - cu două vârfuri, la interval de câteva săptămâni. Superinfecția VHB-VHD se asociază cu o evoluție clinică mult mai severă comparativ cu coinfecția acută, cu creșterea riscului de insuficiență hepatică acută. Spre deosebire de coinfecția VHB-VHD, care devine cronică la mai putin de 5% din pacienții co infectați la vârsta adultă, peste 90% din cazurile de superinfecție sau coinfecție realizată în perioada neonatală progresează către infecție cronică; în celelalte 10% din cazuri, infecția VHD este eradicată, cu persistența infecției VHB inițiale sau eradicarea simultană a acesteia.
HEPATITA CRONICĂ VIRALĂ D
- tablou clinic -
Co-infecția VHB-VHD determină o hepatită acută severă, icterică, cu creșterea importantă a transaminazelor și prezența markerilor caracteristici ambelor virusuri. Frecvent poate fi remarcată o evoluție bifazică a infecției, cu două episoade distincte de creștere a transaminazelor la interval de câteva săptămâni, corelate cu replicarea VHB, respectiv VHD. Diagnosticul se realizează, uzual, prin detecția serologică a markerilor specifici infecției VHB și VHD în variate combinații. În 90% din cazuri, coinfecția VHB-VHD se vindecă spontan (dispariția ARN VHD și IgM anti-VHD); IgG anti-VHD pot persista luni sau ani de zile după rezoluția infecției. Evoluția către infecția cronică se caracterizează prin persistența AgHBs și a anticorpilor anti-VHD IgM și IgG la titru crescut.
HEPATITA CRONICĂ VIRALĂ D
- diagnostic -
Hepatita cronică cu virus hepatitic D sau delta (VHD) reprezintă cea mai rară și cea mai severă formă de hepatită cronică virală. VHD este un ARN-virus hepatotrop defectiv, dependent de virusul hepatitic B (VHB) pentru completarea ciclului celular și propagarea infecției; ca urmare, VHD poate infecta numai indivizii antigen HBs- pozitivi. Infecția VHD este răspândită în toată lumea, dar prevalența variază geografic în strânsă relație cu prevalența infecției VHB. La nivel mondial se estimează că aproximativ 5% din indivizii antigen HBs pozitivi sunt infectați cu VHD (aproximativ 15-20 de milioane de persoane), majoritatea prezentând afecțiuni hepatice severe.
HEPATITA CRONICĂ VIRALĂ D
- Ce este și cum se manifestă? -
Hepatita D este o afecțiune de natură virală care afectează ficatul, fiind considerată cea mai agresivă formă de hepatită, dar totodată și o boală rară pentru că prezintă o particularitate anume, și anume faptul că nu poate apărea decât la persoanele care sunt deja infectate cu virusul hepatic de tip B. Hepatita D afectează aproximativ 15 milioane de persoane la nivel mondial.
Hepatita D, denumită și hepatită Delta, asemenea tuturor tipurilor de hepatită, reprezintă infecția cu un virus, însă în acest caz virusul, considerat virusoid, este defectiv cu un genom ARN viral. Adică, cu alte cuvinte, virusul hepatic D nu se poate replica singur și are nevoie de prezența unui alt virus care să-l ajute, în acest caz fiind vorba de virusul hepatic B, motiv pentru care hepatita D nu apare decât la persoanele care suferă și de hepatită B, iar în această combinație devine foarte agresivă pentru sănătate.
HEPATITA CRONICĂ VIRALĂ C
- miracolul unei noi ere -
Infecția cu virusul hepatitei C reprezintă o problemă majoră de sănătate publică la nivel mondial, nu numai datorită manifestării asimptomatice și evoluției către ciroză și cancer hepatic, ci datorită dificultăților de diagnostic și tratament într-un număr important de țări, în care numărul mare de persoane infectate, corelate cu anumite tipuri comportamentale specifice zonelor subdezvoltate economico-social, face ca fiecare în parte să reprezinte potențiale surse de infecție.
CE TREBUIE SĂ ȘTIM DESPRE
- hepatitele virale A, B și C -
Hepatitele virale reprezintă un grup de afecțiuni caracterizate prin alterarea funcției hepatice ca urmare a multiplicării virusurilor în celulele acestuia.
Afectarea hepatică este inițial acută (primele 6 luni de la infectare), majoritatea virusurilor hepatitice persistând ulterior în organism și modificând progresiv și variabil arhitectura și functionalitatea ficatului până la stadii ireversibile.
Afecțiunile hepatice care evoluează peste 6 luni de la momentul infectării se numesc hepatite cronice, iar virusurile ce pot determina aceste boli sunt: virusul hepatitic B (VHB) în asociere sau nu cu virusul hepatitic delta (D) și virusul hepatitic C (VHC).
MANIFESTĂRI EXTRAHEPATICE
ALE INFECȚIEI VIRALE C
Particularitatea virusului C de a fi în același timp un virus hepatotrop și limfotrop, justifică apariția manifestărilor extrahepatice la pacienții cu hepatită cronică virală C. Virusul C, prin proteina de suprafață E2, se fixează pe un receptor
celular prezent la nivelul hepatocitelor și limfocitelor B, ceea ce conferă infecției cu VHC caracter ubicuitar. Datorită capacităților sale mutagene, virusul C scapă de mecanismele imunologice, determinând o stimulare continuă a limfocitelor B și T,
eveniment ce explică incidența crescută a manifestărilor extrahepatice la pacienții cu infecție cronică VHC.
Astfel, virusul hepatitic C are capacitatea de a determina leziuni și la nivelul altor organe și sisteme, precum tiroida, vase de sânge, rinichi și sistemul nervos central.
HEPATITA CRONICĂ VIRALĂ C ÎN TIMPUL SARCINII
- epidemiologie, diagnostic diferențial, moduri de transmisie -
Începând cu 2013, hepatita C a fost cea mai frecventă indicație pentru transplantul de ficat. În timp ce incidența hepatitei C a scăzut în general în ultimii 20 de ani datorită intervențiilor multiple, cum ar fi screening-ul produselor din sânge, creșterea gradului de conștientizare, igiena îmbunătățită și terapia antivirală
cu acțiune directă, există îngrijorarea că prevalența sa poate crește în viitor o dată cu agravarea epidemiei de opioide la nivel național din Statele Unite.
În Statele Unite, în special, incidența virusului s-a dublat între 2010 și 2014. Acest lucru a fost
parțial atribuit creșterii consumului de droguri injectabile în zonele rurale.
HEPATITA CRONICĂ VIRALĂ C ÎN TIMPUL SARCINII
- diagnostic, tratament, screening -
Pentru pacientele gravide care au anticorpi anti VHC pozitivi, trebuie efectuat ARN-VHC. Dacă este prezentă o încărcătură virală, confirmând infecția activă, se poate determina și genotipul viral. Absența ARN-VHC poate indica fie o
infecție eliminată, fie un rezultat fals pozitiv. Pentru a face distincția între cele două, testul imunoblot recombinant (adică RIBA) poate fi efectuat și utilizat în cercetare, dar nu mai este utilizat în practica clinică.
Pentru sugarii născuți din mame HCV-pozitive, screeningul este finalizat după primul an de viață, din cauza prezenței anticorpilor materni care se deplasează pasiv pe placentă de la mamă la făt, ceea ce poate fi confundat în mod fals cu cel al
sugarului. Dacă trebuie efectuat testul sau se constată că un sugar este pozitiv pentru anticorpii anti-HCV, trebuie recomandat efectuarea ARN-VHC pentru a confirma diagnosticul.
ÎNTREBĂRI FRECVENTE DESPRE COVID-19
ȘI HEPATITA CRONICĂ VIRALĂ C
O dată cu pandemia COVID-19 s-au ridicat numeroase întrebări cu privire la modul în care această infecție nou apărută ar putea afecta persoanele cu hepatită cronică virală C. Expunem mai jos câteva din răspunsurile noastre.
1. Vaccinarea anti-COVID-19 și hepatita C
Am hepatita C, ar trebui să fiu îngrijorat în legătură cu vaccinul anti-COVID?
Nu. Nu există motive de îngrijorare cu privire la administrarea vaccinurilor anti-COVID. Nu există dovezi care să sugereze că vaccinurile anti-COVID au un impact negativ asupra unei persoane care are hepatita C sau care a avut hepatita C.
Primesc tratament antiviral pentru hepatita C, ar trebui să fiu îngrijorat de vaccinul anti-COVID?
Nu. Nu există nici un motiv să fiți îngrijorat de vaccinul anti-COVID dacă urmați tratament antiviral împotriva virusului C. Cu siguranță ar trebui să continuați să luați tratamentul pentru a avea cele mai mari șanse de vindecare.
TERAPIA ANTIVIRALĂ ÎN HEPATITA CRONICĂ VIRALĂ C
ȘI BENEFICIILE RĂSPUNSULUI VIRUSOLOGIC SUSȚINUT
Deşi virusul C a fost descoperit în urmă cu 30 de ani, progresele făcute în structura şi patogenia virală au dus la dezvoltarea unor tratamente extrem de eficiente, precum antiviralele cu acțiune directă, care au modificat complet modul de abordare terapeutic a infecției cronice virale C.
Anul 2013 este considerat punctul de cotitură al terapiei antivirale, prin aprobarea regimurilor terapeutice Interferon-free, care au revoluționat terapia infecției virale C, prin obţinerea unor rate de răspuns virusologic susținut (RVS) de 95-100%, indiferent de stadiul bolii hepatice, inclusiv la pacienții considerați dificil de tratat cum ar fi, pacienți cu genotip 1, non-responsivi la tratament antiviral anterior, pacienți cu fibroză avansată sau ciroză hepatică, transplantați, co-infecție VHB/HIV sau cu insuficiență renală cronică.
HEPATITA CRONICĂ VIRALĂ C
- un subiect încă de actualitate –
Infecția cu virusul hepatitei C reprezintă o problemă majoră de sănătate publică la nivel mondial, nu numai datorită manifestării asimptomatice și evoluției către ciroză și cancer hepatic, ci datorită dificultăților de diagnostic și tratament într-un număr important de țări, în care numărul mare de persoane infectate, corelate cu anumite tipuri comportamentale specifice zonelor subdezvoltate economico-social, face ca fiecare în parte să reprezinte potențiale surse de infecție.
Infecția virală C a atras atenția cercetătorilor pentru prima dată în anul 1970, moment la care, Harvey J. Alter a observat că pacienţii transfuzionaţi dezvoltă o formă de hepatită al cărei virus este diferit şi necunoscut. De îndată ce diagnosticul serologic al hepatitelor A și B a fost posibil, a devenit evident că hepatitele virale nu sunt cauzate în totalitate de aceste două virusuri, ci că există și o altă entitate clinică, pentru care s-a folosit o lungă perioadă de timp, termenul de hepatită nonA, nonB. După ani de cercetare, în anul 1989, Choo redefinește virusul non-A, non-B ca fiind virusul C și începând cu anul 1990, devine posibil diagnosticul serologic al hepatitei C.
IMPACTUL PANDEMIEI COVID-19 ASUPRA ÎNGRIJIRII PACIENȚILOR CU BOLI HEPATICE CRONICE
- un nou val, o nouă provocare –
În primele etape ale pandemiei COVID-19, Asociația Europeană pentru Studiul Ficatului și Societatea Europeană de Microbiologie Clinică și Boli Infecțioase au publicat un document oficial pentru a oferi îndrumări medicilor implicați în îngrijirea pacienților cu boli hepatice cronice. În timp ce unele sisteme de asistență medicală revin la o rutină mai normală, multe țări și sisteme de asistență medicală au fost sau sunt în continuare copleșite de pandemie, care încă are un impact semnificativ asupra îngrijirii acestor pacienți. În plus, au fost publicate multe studii care se concentrează asupra modului în care COVID-19 poate afecta ficatul și modul în care bolile hepatice preexistente ar putea influența evoluția clinică a infectiei cu COVID-19. Deși multe aspecte rămân slab înțelese, a devenit din ce în ce mai evident că bolile hepatice preexistente (inclusiv infecțiile virale cronice) și leziunile hepatice în cursul bolii trebuie să fie luate în considerare de către medici atunci când îngrijesc pacienții cu COVID-19.
HEPATITA CRONICĂ VIRALĂ C, ÎNTRE SCREENING, TRATAMENT ȘI ELIMINARE LA NIVEL NAȚIONAL
România are una dintre cele mai mari prevalențe ale hepatitei C din Europa și, deși peste 39.000 de pacienți au fost deja vindecați, sunt necesare eforturi susținute pentru depistarea tuturor persoanelor afectate de virusul hepatitic C. Statisticile internaționale arată că doar 20% dintre bolnavi sunt efectiv diagnosticați. Dezvoltarea programelor de screening reprezintă un element-cheie în atingerea obiectivului de eliminare a hepatitelor virale, explică specialiști în domeniu, care atrag atenția asupra importanței tratării tuturor persoanelor afectate de virus în vederea eliminării complicațiilor și riscului de transmitere către populația largă.
CE AR TREBUI SĂ ȘTIM DESPRE HEPATITELE VIRALE?
Ştiaţi că hepatitele virale au cauzat 1,3 milioane de decese în lume în 2015? Mai mult, știați că au un nivel similar cu cel cauzat de tuberculoză şi mai mare decât cel cauzat de HIV şi că acest număr este în creştere?
La sfârşitul anului 2015 erau aproape 350 de milioane de oameni cu hepatită cronică. La fel de îngrijorător este şi că foarte puţini dintre aceştia aveau acces la testare şi tratament. Din păcate, în ce ne privește, numărul deceselor cauzate de hepatita cronică în România ne situează pe locuri “fruntaşe” în Europa, şi chiar la nivel mondial.
CE AR TREBUI SĂ ȘTIM DESPRE
HEPATITA CRONICĂ VIRALĂ C?
Infecția cu virusul hepatitei C reprezintă o problemă majoră de sănătate publică la nivel mondial, nu numai datorită manifestării asimptomatice și evoluției către ciroză și cancer hepatic, ci datorită dificultăților de diagnostic și tratament într-un număr important de țări, în care numărul mare de persoane infectate, corelate cu anumite tipuri comportamentale specifice zonelor subdezvoltate economico-social, face ca fiecare în parte să reprezinte potențiale surse de infecție.
TERAPIA ANTIVIRALĂ ÎN HEPATITA CRONICĂ VIRALĂ C
ȘI BENEFICIILE RĂSPUNSULUI VIRUSOLOGIC SUSȚINUT
Deşi virusul C a fost descoperit în urmă cu 30 de ani, progresele făcute în structura şi patogenia virală au dus la dezvoltarea unor tratamente extrem de eficiente, precum antiviralele cu acțiune directă, care au modificat complet modul de abordare terapeutic a infecției cronice virale C. Anul 2013 este considerat punctul de cotitură al terapiei antivirale, prin aprobarea regimurilor terapeutice Interferon-free, care au revoluționat terapia infecției virale C, prin obţinerea unor rate de răspuns virusologic susținut (RVS) de 95-100%, indiferent de stadiul bolii hepatice, inclusiv la pacienții considerați dificil de tratat cum ar fi, pacienți cu genotip 1, non-responsivi la tratament antiviral anterior, pacienți cu fibroză avansată sau ciroză hepatică, transplantați, co-infecție VHB/HIV sau cu insuficiență renală cronică.
HEPATITA CRONICĂ VIRALĂ C, ÎNTRE SCREENING, TRATAMENT ȘI ELIMINARE LA NIVEL NAȚIONAL
România are una dintre cele mai mari prevalențe ale hepatitei C din Europa și, deși peste 39.000 de pacienți au fost deja vindecați, sunt necesare eforturi susținute pentru depistarea tuturor persoanelor afectate de virusul hepatitic C. Statisticile internaționale arată că doar 20% dintre bolnavi sunt efectiv diagnosticați. Dezvoltarea programelor de screening reprezintă un element-cheie în atingerea obiectivului de eliminare a hepatitelor virale, explică specialiști în domeniu, care atrag atenția asupra importanței tratării tuturor persoanelor afectate de virus în vederea eliminării complicațiilor și riscului de transmitere către populația largă.
BOALA FICATULUI GRAS NONALCOOLIC
Boala ficatului gras nonalcoolic (BFGNA) se definește prin acumularea excesivă de trigliceride în celulele hepatice (peste 5–10% din greutatea ficatului sau mai mult de 5-10% din hepatocite), în absența unui consum semnificativ de băuturi alcoolice. Acest termen cuprinde cel puțin două afecțiuni distincte patologic și cu prognostic diferit: steatoza simplă și steatohepatita.
Steatoza simplă se caracterizează prin infiltrația grasă a hepatocitelor în lipsa inflamației hepatice, în general fără potențial evolutiv. Spre deosebire de aceasta, steatohepatita non-alcoolică (NASH) este definită de prezența, alături de steatoza hepatocitelor, a inflamației hepatice și a leziunilor hepatocitare (bolonizare și apoptoză). Această formă se însoțește de fibroză hepatică și poate evolua spre ciroză. Pentru diagnostic, este absolut necesară excluderea consumului de băuturi alcoolice ca factor etiologic. Nivelul consumului de alcool este variabil, dar în general este acceptat un prag zilnic sub 20 g la bărbați și sub 10 g la femei.
BOALA FICATULUI GRAS NONALCOOLIC
- Dieta recomandată pacienților cu ficat gras -
Boala ficatului gras non-alcoolic (BFGNA) este una dintre cele mai frecvente cauze a bolii hepatice în Statele Unite. Este o afecțiune în care excesul de grăsime este stocat în ficat și poate duce la ciroză și insuficiență hepatică dacă este lăsat netratat. BFGNA este mai frecventă la persoanele care trăiesc cu anumite afecțiuni precum obezitate și diabet zaharat de tip 2 - și spre deosebire de bolile hepatice legate de alcool, BFGNA nu este cauzată de consumul intens de alcool.
Într-un organism sănătos, ficatul elimină toxinele și produce bilă, o proteină care descompune grăsimea în acizi grași, astfel încât să poată fi digerați. Boala ficatului gras dăunează ficatului și îl împiedică să funcționeze așa cum ar trebui, dar modificările stilului de viață pot împiedica agravarea acestuia.
HEPATITA CRONICĂ VIRALĂ C
-SCREENING ȘI PROFILAXIE-
Infecția cu virusul hepatitei C (VHC) este una dintre cele mai importante amenințări pentru sănătate la nivel mondial, iar România are una dintre cele mai mari prevalențe în comparație cu alte țări europene. Infecția virală C reprezintă o problemă majoră de sănătate publică nu numai datorită evoluției asimptomatice și progresiei către ciroză și cancer hepatic, ci datorită dificultăților de diagnostic și tratament într-un număr important de țări, în care numărul mare de persoane infectate, corelate cu anumite tipuri comportamentale specifice zonelor subdezvoltate economico-social, face ca fiecare în parte să reprezinte potențiale surse de infecție.
CE TREBUIE SĂ ȘTIM DESPRE
HEPATITELE VIRALE A, B ȘI C
Hepatitele virale reprezintă un grup de afecțiuni caracterizate prin alterarea
funcției hepatice ca urmare a multiplicării virusurilor în celulele acestuia.
Afectarea hepatică este inițial acută (primele 6 luni de la infectare),
majoritatea virusurilor hepatitice persistând ulterior în organism și modificând
progresiv și variabil arhitectura și funcționalitatea ficatului până la stadii
ireversibile.
Afecțiunile hepatice care evoluează peste 6 luni de la momentul infectării se
numesc hepatite cronice, iar virusurile ce pot determina aceste boli sunt: virusul
hepatitic B (VHB) în asociere sau nu cu virusul hepatitic delta (D) și virusul hepatitic
C (VHC).
IMPACTUL PANDEMIEI COVID-19 ASUPRA ÎNGRIJIRII PACIENȚILOR CU BOLI HEPATICE CRONICE
- un nou val, o nouă provocare -
(partea 1)
În primele etape ale pandemiei COVID-19, Asociația Europeană pentru Studiul
Ficatului și Societatea Europeană de Microbiologie Clinică și Boli Infecțioase au
publicat un document oficial pentru a oferi îndrumări medicilor implicați în îngrijirea
pacienților cu boli hepatice cronice. În timp ce unele sisteme de asistență medicală
revin la o rutină mai normală, multe țări și sisteme de asistență medicală au fost
sau sunt în continuare copleșite de pandemie, care încă are un impact semnificativ
asupra îngrijirii acestor pacienți. În plus, au fost publicate multe studii care se
concentrează asupra modului în care COVID-19 poate afecta ficatul și modul în care
bolile hepatice preexistente ar putea influența evoluția clinică a infectiei cu COVID-
19. Deși multe aspecte rămân slab înțelese, a devenit din ce în ce mai evident că
bolile hepatice preexistente (inclusiv infecțiile virale cronice) și leziunile hepatice
în cursul bolii trebuie să fie luate în considerare de către medici atunci când îngrijesc
pacienții cu COVID-19.
IMPACTUL PANDEMIEI COVID-19 ASUPRA ÎNGRIJIRII PACIENȚILOR CU BOLI HEPATICE CRONICE
- un nou val, o nouă provocare -
(partea 2)
În primele etape ale pandemiei COVID-19, Asociația Europeană pentru Studiul
Ficatului și Societatea Europeană de Microbiologie Clinică și Boli Infecțioase au
publicat un document oficial pentru a oferi îndrumări medicilor implicați în îngrijirea
pacienților cu boli hepatice cronice. În timp ce unele sisteme de asistență medicală
revin la o rutină mai normală, multe țări și sisteme de asistență medicală au fost
sau sunt în continuare copleșite de pandemie, care încă are un impact semnificativ
asupra îngrijirii acestor pacienți. În plus, au fost publicate multe studii care se
concentrează asupra modului în care COVID-19 poate afecta ficatul și modul în care
bolile hepatice preexistente ar putea influența evoluția clinică a infectiei cu COVID-
19. Deși multe aspecte rămân slab înțelese, a devenit din ce în ce mai evident că
bolile hepatice preexistente (inclusiv infecțiile virale cronice) și leziunile hepatice
în cursul bolii trebuie să fie luate în considerare de către medici atunci când îngrijesc
pacienții cu COVID-19.
HEPATITELE VIRALE ȘI ALCOOLUL
- o problemă socială și medicală -
(partea 1)
1. Hepatita virală – o problemă de sănătate
Hepatita virală este o problemă de sănătate la nivel mondial.
Hepatitele cronice B și C sunt boli infecțioase care provoacă leziuni
grave hepatice, cancer și moarte prematură. Mai mult de 325 de
milioane de persoane la nivel mondial sunt infectate cu virusul
hepatitei B sau cu virusul hepatitei C.
Hepatita B și C provoacă peste 1,34 milioane de decese pe an, mai mult
decât HIV/SIDA, malaria sau tuberculoza. Hepatitele B și C sunt
responsabile pentru 2 din 3 decese cauzate de cancer la ficat la nivel
mondial.
HEPATITELE VIRALE ȘI ALCOOLUL
- o problemă socială și medicală -
(partea 2)
1. Hepatita virală – o problemă de sănătate
Hepatita virală este o problemă de sănătate la nivel mondial.
Hepatitele cronice B și C sunt boli infecțioase care provoacă leziuni
grave hepatice, cancer și moarte prematură. Mai mult de 325 de
milioane de persoane la nivel mondial sunt infectate cu virusul
hepatitei B sau cu virusul hepatitei C.
Hepatita B și C provoacă peste 1,34 milioane de decese pe an, mai mult
decât HIV/SIDA, malaria sau tuberculoza. Hepatitele B și C sunt
responsabile pentru 2 din 3 decese cauzate de cancer la ficat la nivel
mondial.
CUM ÎȚI MENȚII SĂNĂTATEA FICATULUI?
Ficatul reprezintă sistemul principal de filtrare al corpului care transformă
toxinele în produse reziduale și metabolizează nutrienții și medicamentele pentru a
oferi organismului cele mai importante proteine. Ca parte fundamentală a
reglementării generale a organismului, este esențial să îți menții ficatul sănătos și
să limitezi suprasolicitarea.
Știai că…? Cele mai mari două organe ale organismului sunt pielea și ficatul.
Dacă pielea acționează la exterior, ca o barieră împotriva impacturilor mecanice și
a presiunii, a variațiilor de temperatură, microorganismelor, radiațiilor și
substanțelor chimice, ficatul are un rol intern esențial, întrucât metabolizează
nutrienții din alimente și lichide. Parte componentă a sistemului digestiv, acesta
este responsabil cu peste 500 de funcții, motiv pentru care sănătatea ficatului
este un subiect căruia trebuie să-i acorzi o atenție deosebită.
Printre cele mai importante activități ale ficatului se numără:
producerea de bilă, responsabilă de descompunerea grăsimilor din intestinul
subțire în timpul digestiei;
producerea anumitor proteine pentru plasma sanguină;
producerea de colesterol și proteine speciale care ajută la transportarea
grăsimilor prin organism;
transformarea excesului de glucoză în glicogen, o substanță ce poate fi
ulterior convertită înapoi
INVESTIGAȚII MEDICALE CARE TE INFORMEAZĂ ASUPRA STĂRII DE SĂNĂTATE A FICATULUI TĂU
Fiind un organ multifunctional, ficatul are nevoie de mai multa atentie din partea noastra, inca din perioada tineretii. Acesta participa la digerarea alimentelor, metabolizarea nutrientilor si indepartarea toxinelor, drept urmare, câteva analize pentru ficat, care indica sanatate organului, sunt necesare la un anumit interval de timp.
Regulat, pentru a afla cum mai stam cu sanatatea, sunt necesare cateva analize pentru ficat. Se pot realiza analize de sange, care pot indica aparitia eventualelor greturi, dureri abdominale sau existenta icterului. Totodata, acestea pot gasi cauzele mai multor simptome ale bolilor hepatice sau non-hepatice. Mai mult decat atat, testele hepatice pot indica anumite probleme de sanatate chiar inainte de aparitia simptomelor specifice.
Despre ficat, informatii generale
Ficatul este unic. El este singurul intre organele corpului uman care detine capacitatea de regenerare. Practic, acesta isi poate reintregi celulele care au fost distruse de o boala sau de o leziune pe termen scurt. Totusi, cand leziunile sunt repetate, timp indelungat, pot aparea modificari ireversibile, acesta ajung sa nu mai fie capabil sa se regenereze. Fiind un organ foarte activ, cand el este bolnav, intregul corp sufera.
CUM SĂ PREVII BOLILE DE FICAT?
Unul dintre organele vitale, ficatul are un rol extrem de important în
funcţionarea organismului nostru. În lipsa lui, digestia ar fi imposibilă, rănile nu ni
s-ar vindeca, nu am fi în stare să servim un coctail etc. Să mai spunem şi că ficatul
utilizează 25% din sângele pompat de inimă. Iată de ce trebuie să fim mereu
atenţi, iar la cel mai mic semnal de boală, să consultăm un specialist.
Bolile de ficat sunt determinate de virusurile hepatice de care trebuie sa ne
protejam, insa deriva si dintr-un stil de viata nesanatos care poate crea probleme
grave, cu urmari pe termen lung.
Exista diversi factori de agresiune hepatica care trebuie evitati, pentru ca
mai devreme sau mai tarziu, consecintele se fac vazute.
Respectarea unor reguli simple de igiena si protectie pentru a-ti asigura
un stil de viata sanatos este un prim pas in prevenirea afectiunilor de ordin hepatic
si a complicatiilor ce pot aparea ulterior.
HEPATITA CRONICĂ VIRALĂ C ȘI RISCUL DE CANCER HEPATOCELULAR
Infecția cu virusul hepatitei C
La nivel mondial, sunt estimate 70 de milioane de pacienți cu infecție cronică
cu virusul hepatitei C (VHC). Lipsa capacității de corectare a polimerazei codificate
de VHC împreună cu ratele de replicare ridicate au ca rezultat o rată mare de
mutație și geneza unei cvasi-specii heterogene, dar strâns înrudite. VHC se
transmite pe cale parenterală, apare în țările industrializate prin abuzul de droguri
intravenos sau prin practici sexuale invazive și se transmite rar de la mamă la
copil. Transmiterea a fost limitată prin îmbunătățirea standardelor de igienă. Spre
deosebire de VHB, riscul de persistență virală și de dezvoltare a infecției cronice cu
VHC la copii sunt mai mici decât la adulți. VHC are o prevalență foarte diferită în
funcție de factorii demografici: aproximativ 1,6% în SUA, mai puțin de 0,5% în Europa
de Nord și până la 3% în regiunile rurale ale României; regiunile cele mai afectate
sunt Asia Centrală și de Est și Africa de Nord.
HEPATITA VIRALĂ D
CE ESTE ȘI CUM SE MANIFESTĂ?
Hepatita D este o afecțiune de natură virală care afectează ficatul, fiind
considerată cea mai agresivă formă de hepatita, dar totodată și o boală rară pentru
că prezintă o particularitate anume, și anume faptul că nu poate apărea decât la
persoanele care sunt deja infectate cu virusul hepatic de tip B. Hepatita D afectează
aproximativ 15 milioane de persoane la nivel mondial.
Ce este hepatita D?
Hepatita D, denumită și hepatită Delta, asemenea tuturor tipurilor de
hepatită, reprezintă infecția cu un virus, însă în acest caz virusul, considerat
virusoid, este defectiv cu un genom ARN viral. Adică, cu alte cuvinte, virusul hepatic
D nu se poate replica singur și are nevoie de prezența unui alt virus care să-l ajute,
în acest caz fiind vorba de virusul hepatic B, motiv pentru care hepatita D nu apare
decât la persoanele care suferă și de hepatită B, iar în această combinație devine
foarte agresivă pentru sănătate.
Cum se transmite hepatita D
Hepatita D se transmite foarte asemănător cu hepatita B. Astfel, hepatita
Delta se transmite prin contactul direct cu sângele persoanei infectate sau cu alte
lichide, categorie în care intră sperma, secrețiile vaginale, laptele matern, dar se
poate transmite și de la mamă la copil, în momentul nașterii. Cel mai mare risc îl
prezintă sexul neprotejat, utilizarea instrumentelor medicale nesterile, inclusiv în
cabinetele stomatologice și de cosmetică și în saloanele de tatuaj, transfuziile de
sânge.
STEATOZA HEPATICĂ LA PACIENȚII CU HEPATITĂ
VIRALĂ CU VIRUS C
Steatoza hepaticaă este caracterizată de depunerile de grăsime la nivelul
ficatului, depunderi care de multe ori declanșează inflamația acestui organ.
Exista doua tipuri de steatoza hepatica in cazul pacientilor diagnosticati cu
hepatita C: steatoza metabolica si steatoza indusa de virusul hepatitic C (VHC).
Steatoza metabolica poate sa apara ca o urmare a obezotatii, a diabetului de tip 2,
a rezistentei la insulina ori a hiperlipidemiei. Steatoza hepatica metabolica nu este
cauzata de hepatita C, insa prezenta acesteia la pacientii cu hepatita C poate cauza
evolutia rapida a fibrozei hepatice.
Steatoza hepatica indusa de hepatita C reprezinta acumularea de grasimi
cauzata de prezenta virusului in organism. Pacientii bolnavi de hepatita C pot avea
ambele forme de steatoza hepatica simultan, atat pe cea metabolica, cat si pe cea
indusa de infectia cronica cu virusul hepatitic C.
Indiferent de tipul de steatoza hepatica, grasimile de la nivelul ficatului au
un impact direct asupra evolutiei infectiei cu VHC. Mai mult decat atat, steatoza
poate creste riscul pacientilor bolnavi de hepatita C de a dezvolta carcinom
hepatocelular.
Dovezi de steatoza hepatica se gasesc la aproape jumatate dintre pacientii
cu hepatita cu virus C care au obtinut un raspuns bun dupa tratamentul cu antivirale
cu actiune directa asupra virusului hepatic, rezulta dintr-un studiu prospectiv.
TOTUL DESPRE HEPATITA B
- tipuri, cauze, transmitere, simptome, prevenire -
Hepatita B reprezintă o afecțiune a ficatului, fiind una dintre cele mai
întâlnite probleme de sănătate la nivel mondial. Deși în prezent nu există tratament
care să vindece persoanele care suferă de hepatita B, această boală poate fi ținută
sub control cu ajutorul medicamentelor și prin menținerea unui stil de viață sănătos.
Hepatita B reprezintă o infecție virală care afectează ficatul. Deși, în unele
cazuri, sistemul imunitar are capacitatea de a lupta cu virusul hepatitei B, există
situații când aceasta devine cronică, ceea ce înseamnă că durează mai mult de șase
luni. În aceste situații, hepatita B poate favoriza apariția altor complicații, mai ales
dacă nu este ținută sub control.
Tipuri de hepatita B
Hepatita B poate avea o formă ușoară, ce se vindecă într-o perioadă de timp
scurtă, și una severă, afectând o persoană pe toată durata vieții. Astfel, hepatita B
poate fi clasificată în două tipuri, după cum urmează:
FACTORI DE RISC PENTRU CANCERUL HEPATIC LA
PACIENȚII CU HEPATITĂ CRONICĂ VIRALĂ B
Virusul hepatitic B (VHB) este considerat a fi cel mai puternic factor
epidemiologic asociat cu cancerul hepatocelular. La nivel mondial, VHB este
responsabil pentru aproape jumătate din toate cazurile de CHC, dar importanța
acestui factor de risc variază semnificativ între regiuni (de exemplu, critic în Asia
de Est, dar mai puțin în Europa).
Multe studii au arătat că pacienții infectați cu VHB au un risc de 15 până la
20 de ori mai mare pentru dezvoltarea CHC în comparație cu indivizii neinfectați. Cu
toate acestea, mai multe terapii antivirale eficiente (de exemplu, analogi
nucleozidici/nucleotidici (AN) au fost dezvoltate pentru pacienții cu VHB în ultimul
deceniu și s-a dovedit că acești agenți reduc rata de apariție a CHC la pacienții cu
ciroză hepatică cu VHB.
A fost descrisă o listă lungă de factori de risc pentru progresia bolii către
CHC la pacienții cu ciroză hepatică virală B. În primul rând, s-a demonstrat că mai
mulți factori legați de gazdă influențează riscul de CHC, cu un risc mai mare la
pacienții în vârstă și la purtătorii de VHB de origine afro – americană.
SCREENING ȘI PROFILAXIE ÎN INFECȚIA CRONICĂ VIRALĂ B
Infecția cu VHB reprezintă o problemă de sănătate publică în lume prin
prevalență și morbi-morbiditate. Aproximativ 2 miliarde de persoane (1/3 din
populația globului) prezintă markeri serologici de expunere la VHB (Ac anti-HBc),
350-400 de milioane de persoane (aproximativ 5% din populația globului) prezintă
infecție cronică cu virusul hepatitic B (caracterizată prin persistența antigenului
HBs) și 686.000 de persoane decedează anual ca urmare a consecințelor infecției cu
VHB.
Se recomandă ca screeningul infecții virale B prin determinarea AgHBs să fie
aplicat grupurilor cu risc crescut de transmitere a infecției: persoanele care își
injectează droguri intravenos (PWID), persoanele cu comportament sexual cu risc
(parteneri multipli sau/și necunoscuți, sex neprotejat, homosexuali), pacienții aflați
în hemodializă cronică, personalul medical, subiecții instituționalizați sau
încarcerați, soții/partenerii sexuali și membrii familiilor pacienților AgHBs pozitivi,
donatorii de sânge, organe, țesuturi și spermă, femeile însărcinate și copiii născuți
din mame AgHBs positive.













STIL DE VIAȚĂ LA PACIENȚII CU INFECȚIE CRONICĂ VIRALĂ C
Hepatita C este cauzată de virusul hepatitei C (VHC) și poate varia de la o boală ușoară, care durează câteva săptămâni, până la o boală gravă, pe tot parcursul vieții. Pe lângă tratament, pentru hepatita C este indicat și un regim alimentar.
Ficatul, organul afectat de hepatita C, are rolul de a elimina toxinele din organismul uman. Practic, tot ce mâncăm, bem, medicamentele pe care le luăm, sunt metabolizate la nivel hepatic și de aceea ajung, într-o formă sau alta, să afecteze și ficatul. Dacă acesta este deja bolnav, este obligatorie o atenție sporită.
Hepatita C poate fi acută sau cronică. Forma acută este o infecție de scurtă durată, ale cărei simptome pot dura până la 6 luni. Uneori, corpul este capabil să lupte împotriva infecției și virusul dispare. Dar, pentru majoritatea oamenilor, o infecție acută duce la infecție cronică.
Hepatita C cronică este o infecție de lungă durată, care, dacă nu este tratată, se poate întinde pe tot parcursul vieții și poate duce la probleme grave de sănătate, inclusiv leziuni hepatice, ciroză (cicatrici ale ficatului), cancer hepatic și chiar deces.
Tratamentul hepatitei C se face cu medicamente antivirale, care pot vindeca boala în majoritatea cazurilor. La pacienții cu hepatită C acută, medicul poate aștepta să vadă dacă infecția devine cronică înainte de a începe tratamentul.
Dacă hepatita provoacă ciroză, un medic specializat în boli hepatice va recomanda un tratament care poate include medicamente, intervenții chirurgicale și alte proceduri medicale. Dacă hepatita C duce la insuficiență hepatică sau cancer hepatic, este posibil ca pacientul să aibă nevoie de un transplant de ficat.
Deoarece această boală îngreunează funcțiile normale ale ficatului, pe lângă medicamentele prescrise, este de ajutor și un regim alimentar pentru hepatita C.
REGIMUL ALIMENTAR ÎN CIROZA HEPATICĂ
- Partea I -
Suferinta ficatului in ciroza implica o serie de masuri dietetice specifice pentru a impiedica evolutia bolii si aparitia complicatiilor. Ficatul este un organ vital care îndeplinește mai mult de 500 de funcții, alterate in ciroza. In plus, pacienții cirotici au aproape întotdeauna o dietă cu conținut scăzut de sodiu dacă au o boală decompensată cu ascită. Este important ca pacienții să fie educați cu privire la o dietă cu conținut scăzut de sodiu si au nevoie de un aport adecvat de proteine pentru a preveni pierderea musculară. Cu toate acestea, mulți clinicieni și dieteticieni recomandă adesea în mod eronat acestor pacienți o dietă cu conținut scăzut de proteine pentru a încerca să prevină dezvoltarea encefalopatiei hepatice.
Persoanele cu ciroză riscă de multe ori să devină subnutrite din cauza modificărilor metabolismului și a problemelor digestive care apar pe măsură ce ficatul se deteriorează tot mai mult. Cercetările au arătat că persoanele cu afecțiuni hepatice care nu se hrănesc adecvat sunt mai susceptibile să experimenteze complicații din cauza cirozei, riscând inclusiv moartea.
Un alt aspect important il implica deficiența de zinc, care este critica pentru funcționarea unei multitudini de factori de transcripție genica; cu zinc inadecvat, pacienții pot dezvolta multe anomalii metabolice. Pe lângă aportul scăzut și absorbția scăzută, pacienții pierd adesea mult zinc în urină. Prin urmare, suplimentarea pacienților cu zinc este adesea utilă în multe tipuri de ciroză.
Iata care sunt si alte principale deficiente care apar in ciroza si ce consecinte au asupra sanatatii:
Magneziu- Rezistenta la insulina, crampe musculare
Seleniu - Miopatie si cardiomiopatie
Vitamina B1/tiamină - Sindromul Wernicke-Korsakoff, simptome neurologice
Vitamina B2/riboflavina - Glosita, cheilita, atrofia papilelor linguale
Vitamina A/retinol - Adaptare anormală la întuneric, piele aspră
ALIMENTAȚIA ȘI STILUL DE VIAȚĂ ÎN HEPATITA CRONICĂ CU VIRUS HEPATITIC B
Daca v-ati intrebat vreodata care este legatura dintre hepatita de tip B,
alimentatie si ficat, iata raspunsul: absolut tot ce mancati si beti trece prin ficat.
Ficatul este ”motorul” organismului, fiind responsabil de transformarea
alimentelor in depozite de energie si de transformarile chimice din care rezulta
nutrientii necesari bunei functionari a organismului. Ficatul este cel implicat in
reconstructia celulara, eliberarea de energie si mentinerea functiilor organismului
in parametri normali. Prin urmare, o dieta aleasa gresit, pentru o persoana cu
hepatita B, poate avea ca rezultat afectarea si mai grava a ficatului.
Totodata, daca regimul alimentar are un continut caloric ridicat, cu siguranta
veti castiga cateva kilograme in greutate. Odata cu acumularea acestor kilograme,
se va depune un strat adipos si la suprafata ficatului, ceea ce va conduce la steatoza
hepatica sau ceea ce in popor este cunoscut sub denumirea de “ficat gras”. In timp,
adipocitele de la nivelul ficatului favorizeaza aparitia cirozei la persoanele deja
afectate de hepatita B.
Comportamentele sanatoase tin sub control hepatita B
Faceti exercitii fizice timp de 10 minute, de cateva ori pe zi. Sporiti durata
si nivelul de efort fizic progresiv - pana la 30 de minute zilnic, de la 3 la 5 zile pe
saptamana. Incepeti cu o plimbare de 10 minute sau cu o sedinta de inot de 15
minute. Nu trebuie sa faceti efort fizic sustinut brusc ori pana la extenuare si nici
sa va infometati. Nu uitati ca si scaderea brusca in greutate favorizeaza dezvoltarea
virusului de hepatita B, la fel ca obezitatea, prin urmare, o dieta echilibrata este
cea mai indicata.
DIETA BOLNAVILOR CU HEPATITE CRONICE VIRALE B, C SAU D
Chiar dacă afecțiunea nu prezintă semne clinice evidente, este recomandat
ca pacienții cu hepatită virală de tip B, C sau B+D să acorde o mare importanță
dietei, întrucât o alimentație sănătoasă ajută organismul să își regleze sistemul
imunitar.
Scopul unei diete pentru pacienții cu hepatită este de a reduce la minimum
stresul asupra ficatului, care este deja compromis de inflamația care definește
afecțiunea. O dietă hrănitoare te poate ajuta să îți menții o greutate optimă și te
poate ajuta să păstrezi o funcție hepatică sănătoasă.
Deși este posibil să trebuiască să îți ajustezi dieta în funcție de diagnosticul
tău specific, principiile nutriției de bază sunt susceptibile de a-i oferi corpului tău
ceea ce are nevoie, fără a-ți suprasolicita ficatul.
Cât trebuie să mănânci?
Nu există un tipar al meselor recomandat pentru cei cu hepatită. Dar mulți
oameni cu această afecțiune preferă să consume mese mici și dese, mai degrabă
decât două până la trei mese mari în fiecare zi, pentru a-și menține nivelul de
energie.
Una dintre sarcinile ficatului este depozitarea glicogenului, care este folosit
de organism pentru energie imediată. Majoritatea oamenilor pot stoca cantități
relativ mari de glicogen în ficat, dar atunci când ficatul este deteriorat, țesutul
cicatricial îndepărtează spațiul de depozitare valoros. Drept urmare, ficatul nu
poate stoca atât de mult glicogen cât putea odinioară.
Consumul de mese mici și dese (asigurându-te că incluzi carbohidrați)
permite corpului tău să-și înlocuiască rezervele de glicogen în mod constant.
RECOMANDĂRI NUTRIȚIONALE PENTRU PACIENȚII CU CIROZĂ HEPATICĂ
Pacientii cu boala hepatica cronica in mod frecvent au statusul nutritional
afectat. La pacientii cu ciroza hepatica pana la 50% dintre pacienti au malnutritie
(denutritie). Gradul de denutritie creste odata cu degradarea hepatica, fiind
frecvent intalnita la pacientii cu ciroza hepatica decompensata (peste 60% dintre
pacienti). Denutritia si pierderea masei musculare (sarcopenia) se asocieaza cu o
rata mai mare a complicatiilor, ca de exemplu infectii, encefalopatie hepatica si
ascita. De asemenea, sunt predictori independenti de scadere a supravietuirii atat
la pacientii cu ciroza, cat si la pacientii care urmeaza sa fie supusi transplantului
hepatic.
Urmatoarele date se asocieaza cu prezenta malnutritiei: pierderea in
greutate involuntara, scaderea masei musculare, scaderea fortei musculare,
scaderea apetitului si a aportului caloric, reducerea numarului de mese. Ficatul
cirotic comparativ cu un ficat sanatos are depozite mai mici de glicogen, care se
consuma repede in lipsa unui unui aport alimentar regulat la intervale de 2-3 ore. In
lipsa glicogenului hepatic, are loc gluconeogeneza din aminoacizi de la nivelul
muschilor scheletici.
Pe langa denutritie, exista un numar de pacienti cu ciroza hepatica
supraponderali sau obezi, rezultat al progresiei steatozei hepatice non-alcoolice
catre ciroza. Acesti pacienti, desi sunt obezi pot asocia sarcopenie. Obezitatea si
obezitatea asociata cu sarcopenie pot agrava prognosticul pacientilor cu ciroza
hepatica.
INVESTIGAȚIILE DE LABORATOR ÎN
HEPATITA VIRALĂ A
In prezent, sunt identificate cinci virusuri care pot ataca in mod specific ficatul si cauza hepatita virala. Aceste virusuri sunt denumite cu primele litere ale alfabetului - virusul hepatic A, B, C, D si E. Toate cele 5 virusuri hepatice cauzeza hepatita acuta. Doar infectia cauzata de virusurile hepatice B si C poate evolua catre o infectie cronica.
Este important de retinut ca un anumit tip de hepatita nu poate fi distins clinic de alte forme de hepatita, ca urmare confirmarea diagnosticului pe baza analizelor de laborator este esentiala. Aceste analize identifica anumite antigene sau anticorpi asociati virusului hepatic sau prezenta virusului in sange (viremie). Un antigen este o substanta de pe suprafata unui virus care provoaca un raspuns imun, cum este producerea de anticorpi. Anticorpii sunt substante pe care organismul le produce pentru a ataca si distruge virusurile.
Ce este hepatita?
Hepatita inseamna inflamatia ficatului. Exista mai multe cauze care determina hepatita, cum ar fi consumul unei cantitati prea mari de alcool (hepatita toxica alcoolica), anumite medicamente (hepatita indusa de medicamente), o reactie autoimuna (hepatita autoimuna) sau o reactie la bacterii sau virusuri.
Cel mai adesea, hepatita este cauzata de virusuri (hepatita virala). Cele mai frecvente virusuri care cauzeaza hepatita sunt virusurile A, B, C, D si E. In Romania, virusurile A, B si C sunt cele mai comune.
INVESTIGAȚIILE DE LABORATOR ÎN
HEPATITA VIRALĂ B
• Hepatita B este o infectie a ficatului provocata de virusul hepatic B (VHB). Infectia poate fi acuta sau cronica.
• Virusul hepatic B este un virus ADN. Este cel mai bine cunoscut si cel mai complex dintre virusurile hepatice.
• Ag HBs reprezinta proteina de suprafata a VHB, fiind caracteristica sa cea mai importanta.
• Exista vaccin impotriva VHB. Vaccinul anti-VHB are la baza Ag HBs.
• Viremia VHB reprezinta cel mai fidel marker al replicarii virale.
• Virusul hepatitei B este a doua cauza ca frecventa de hepatita acuta virala, dupa virusul hepatitei A.
• Transmiterea VHB se poate realiza atat de la mama la nou-nascut sau sugar, cat si prin contact cu secretii biologice infectate (sange, sperma) sau obiecte contaminate.
• VHB se poate transmite prin sange (transfuzii, produse de sange contaminate, grefe de tesuturi sau organe infectate), pe cale percutanata (ace, instrumentar medical infectat, acupunctura, tatuaje, consum intravenos de droguri) sau prin contact strans interpersonal (act sexual neprotejat, contactul cu obiecte de uz curent contaminate, cum ar fi aparate de ras sau periute de dinti). Cu cat viremia este mai mare, cu atat riscul de transmitere a virusului hepatic B este mai mare.
• Hepatita B nu se transmite de obicei prin alimente sau apa, spre deosebire de hepatita A.
INVESTIGAȚIILE DE LABORATOR ÎN
HEPATITA VIRALĂ C
• Hepatita C este o infectie a ficatului provocata de virusul hepatitic C (VHC). Infectia poate fi acuta sau cronica.
• Virusul hepatitei C este un virus ARN care a fost descoperit in anul 1989. Anterior, inca din anii 70 au fost constatate o serie de cazuri de hepatita virala la persoanele transfuzate, care insa nu se datorau virusurilor hepatice A sau B. La acel moment, aceasta hepatita a fost denumita hepatita virala non-A, non-B.
• VHC se transmite cand persoana intra in contact cu sangele unei persoane infectate cu virusul hepatitei C. De asemenea, se poate trasmite prin contact sexual si de la mama la fat.
• Persoanele cu hepatita C acuta, cel mai frecvent, nu au simptome sau au simptome usoare. Simptomele apar, in medie, dupa 2-12 saptamani de la expunere.
• Hepatita fulminanta este foarte rara. In cazurile de hepatita fulminanta, trebuie luata in considerare posibilitatea coinfectiei sau suprainfectiei (VHC cu VHB sau VHD).
• Doar 30% (15-45%) dintre pacienti se vindeca spontan. 70% (55-85%) vor dezvolta infectie cronica. In timp, pot sa apara ciroza (10-30% in decurs de 20 ani), insuficienta hepatica si cancerul hepatic.
• Se considera hepatita cronica C daca ARN-ul VHC persista in ser timp de mai mult de 6 luni de la debutul infectiei acute.
• Din fericire, incepand cu anul 2013 hepatita C poate fi vindecata. Terapia de prima linie o constituie antiviralele cu actiune directa (terapie interferon-free). Principalul scop al tratamentului este obtinerea unui raspuns viral sustinut (viremie nedetectabila) la peste 6 luni de la terminarea terapiei. Dupa 8-12 saptamani de terapie antivirala, aproximativ 90% din pacienti nu mai au virusul in organism.
INVESTIGAȚIILE DE LABORATOR ÎN
HEPATITA VIRALĂ D
Este important de retinut ca un anumit tip de hepatita nu poate fi distins clinic de alte forme de hepatita, ca urmare confirmarea diagnosticului pe baza analizelor de laborator este esentiala. Aceste analize identifica anumite antigene sau anticorpi asociati virusului hepatic sau prezenta virusului in sange (viremie). Un antigen este o substanta de pe suprafata unui virus care provoaca un raspuns imun, cum este producerea de anticorpi. Anticorpii sunt substante pe care organismul le produce pentru a ataca si distruge virusurile.
Hepatita virală D
Hepatita D este o boala rara, insa combinatia dintre hepatita B si D si este considerata cea mai severa forma de hepatita virala la om, din cauza progresiei mult mai rapide catre cancer hepatic si deces.
Doar pacientii deja infectati cu virusul hepatic B pot dobandi infectia cu virusul hepatic delta (VHD), deoarece acest virus depinde de VHB pentru a se multiplica si transmite. 5% dintre pacientii cu hepatita cronica B au si hepatita delta.
VHD este un virus ARN si se transmite asemanator cu VHB prin sange, sex neprotejat sau de la mama la fat.
INVESTIGAȚIILE DE LABORATOR ÎN
HEPATITA VIRALĂ E
• Hepatita E este o infectie hepatica acuta cauzata de virusul hepatitei E (VHE).
• VHE este un virus ARN si se transmite pe cale fecal-orala, in special prin apa, dar si prin alimente contaminate (cum ar fi, carne de porc si crustacee). Transmiterea directa de la o persoana la alta este neobisnuita. Transmiterea pe cale sexuala sau prin transfuzii nu a fost dovedita.
• Hepatita E este endemica in Asia de sud-est si centrala si exista focare in Orientul Mijlociu, Africa de nord si de vest si Mexic, datorita conditiilor de igiena deficitara. In tarile dezvoltate, infectiile cu VHE apar in special la persoanele care au calatorit in zonele unde boala este endemica.
• VHE cauzeaza o infectie hepatica acuta, de obicei, autolimitanta.
• Tabloul clinic este asemanator celui din hepatita A. Frecvent, pacientii nu au simptome. Cand simptomele apar, acestea se dezvolta dupa 2-10 saptamani (in medie 5-6 saptamani) de la expunere si dispar dupa 1-6 saptamani.
• In cazuri rare, poate sa apara o insuficienta hepatica acuta (hepatita fulminanata), care poate fi amenintatoare de viata. Femeile insarcinate care fac hepatita E, in special cele aflate in al doilea sau al treilea trimestru, prezinta un risc crescut de insuficienta hepatica acuta, avort si deces al fatului. 20-25% dintre femeile insarcinate pot deceda daca fac hepatita E in trimestrul 3 de sarcina.
• Cazuri rare de infectie cronica asociata cu VHE pot sa apara la persoanele imunocompromise, in special la cei cu transplant de organ care fac tratament imunosupresiv.
• Exista un vaccin produs si aprobat in China.
• Nu exista tratament medicamentos pentru hepatita E.
ANALIZE SUPLIMENTARE PENTRU EVALUAREA
PACIENTILOR CU HEPATITA VIRALA
Cu cat o persoana traieste mai mult cu hepatita virala cronica B sau C netratata, cu atat este mai mare riscul de a dezvolta complicatii precum ciroza (fibroza hepatica), insuficienta hepatica si cancer hepatic. Ca urmare, este important ca pacientul sa fie urmarit periodic cu o serie de analize pentru a verifica sanatatea ficatului.
Unele dintre cele mai frecvente analize de sange care evalueaza afectarea ficatului si impactul asupra functiei acestuia sunt descrise mai jos:
Transaminazele hepatice
Unele enzime hepatice sunt crescute in sange atunci cand exista afectare hepatica virala. Totusi, retine ca enzimele hepatice pot creste si scadea din cauza unor variati factori. Din acest motiv, un pacient diagnosticat cu hepatita virala cronica poate avea un nivel al enzimelor hepatice care este normal sau aproape normal, in timp ce o persoana care nu are hepatita poate avea enzime crescute din alte motive. Anumite medicamente, cum ar fi acetaminofenul si medicamentele utilizate pentru controlul colesterolului, pot determina cresterea enzimelor hepatice. O circumferinta mai mare a taliei (grasime viscerala) poate provoca, de
asemenea, cresterea enzimelor hepatice daca exista exces de grasime stocata in celulele hepatice (steatoza hepatica).
In cazul pacientilor cu hepatita virala sunt evaluate si urmarite in timp doua enzime principale: ALT (alanin aminotransferaza) si AST (aspartat aminotransferaza):
HEPATITA ACUTA:
CAUZE, SIMPTOME, TRATAMENT
Hepatita poate fi acută sau cronică. Hepatita acută este un termen folosit pentru a descrie o mare varietate de afecțiuni caracterizate prin inflamarea acută a parenchimului hepatic sau leziuni ale hepatocitelor care au ca rezultat creșterea indicilor funcției hepatice. Ce tipuri de hepatită există și cum se tratează?
Atunci când medicul îi pune unui pacient diagnosticul de hepatită, este important de precizat și ce tip de hepatită este. Există 5 tipuri principale de hepatită și fiecare formă are cauze diferite, însă toate au un lucru în comun: boala infectează ficatul și provoacă inflamarea acestui organ.
Hepatita este un termen care se referă la o boală inflamatorie a ficatului. În mod frecvent, hepatita este cauzată de o infecție virală, dar există și alte posibile cauze ale bolii. Acestea sunt hepatita autoimună și hepatita care apare ca efect secundar al medicației, consumului de droguri, acumulării de toxine și ca efect al consumului excesiv de alcool. Hepatita autoimună este o boală care apare atunci când organismul produce anticorpi care acționează împotriva țesutului din ficat al pacientului.
Tipuri de hepatită virală
Infecțiile virale ale ficatului sunt clasificate ca hepatite și acestea includ: hepatita A, hepatita B, hepatita C, hepatita D și hepatita E. Așadar, virusuri diferite sunt responsabile de fiecare tip de hepatită cu transmitere virală.
Hepatita A este întotdeauna o boală acută, pe termen scurt, în vreme ce hepatitele B, C și D au cele mai mari riscuri să avanseze în altă formă și să se cronicizeze. Hepatita E este, de obicei, o boală acută, dar această formă este mai periculoasă îndeosebi în rândul femeilor însărcinate.
HEPATITA LA COPII: CAUZE, SIMPTOME, TRATAMENT
Hepatita este una dintre afectiunile ficatului care poate aparea la orice varsta. Simptomele caracteristice, modul de transmitere si posibilele complicatii ale hepatitei la copii fac din aceasta boala una de interes public.
Ce este hepatita?
Hepatita este un termen medical care descrie orice forma de inflamatie a ficatului. Inflamatia hepatica poate avea mai multe cauze, de la infectii virale pana la factori genetici sau care tin de un sistem imunitar prea activ. In functie de modul in care evolueaza, hepatita poate fi acuta (cu pusee de scurta durata) sau cronica (in care apar simptome subtile si afectare hepatica progresiva).
Care sunt cauzele hepatitei la copii?
La copii, hepatita poate avea numeroase cauze, printre care:
• virusurile hepatitice; exista 5 tipuri de virusuri hepatitice: A, B, C, D si E;
• citomegalovirusul, apartinand familiei virusurilor herpetice;
• virusul Epstein-Barr, care declanseaza mononucleoza;
• virusul Herpes simplex;
• virusul varicelei poate declansa hepatita, dar aceasta complicatie este rar intalnita la copii;
• enterovirusurile sunt frecvent intalnite la copii;
• adenovirusul poate genera complicatii cu afectare hepatica;
• parvovirusul, cauza Bolii a Cincea a copilariei, este o posibila cauza de hepatita;
• bolile autoimune pot declansa o forma de hepatita autoimuna, cu evolutie variabila pe termen lung;
• hepatita neonatala apare in primele doua luni de viata si e determinata de infectia mamei cu citomegalovirus, virus rubeolic sau virus hepatitic A, B sau C in perioada sarcinii.
HEPATITA CRONICA
CAUZE, MANIFESTARI SI OPTIUNI DE TRATAMENT
Se estimeaza ca, la nivel mondial, sute de milioane de persoane traiesc cu hepatita cronica, o afectiune ale carei simptome nu sunt intotdeauna vizibile si care, netratata, creste riscul dezvoltarii unor boli grave precum ciroza sau cancerul hepatic.
Ce este hepatita cronica?
Hepatita este o inflamatie a ficatului, provocata, cel mai adesea, de infectia cu un virus hepatic. Atunci cand aceasta inflamatie dureaza mai mult de 6 luni vorbim despre hepatita cronica. Mai putin comuna decat hepatita acuta, poate persista chiar si zeci de ani, fara a provoca neaparat daune majore ficatului. In unele cazuri insa, aceasta inflamatie duce la ciroza, insuficienta hepatica si uneori chiar la cancer de ficat.
Exista mai multe tipuri de hepatita cronica, in functie de etiologie, intensitatea inflamatiei histologice si a necrozei, precum si a gradului de fibroza histologica. In functie de etiologie, de exemplu, se poate vorbi despre:
hepatica cronica toxica nutritionala;
hepatita cronica virala;
hepatita cronica autoimuna.
O alta denumire pe care ai putea-o auzi este cea de hepatita cronica nespecificata. Daca te intrebi ce este hepatita cronica nespecificata, aceasta denumire este folosita atunci cand au fost excluse cauze precum cele mentionate mai sus si nu exista inca suficiente informatii pentru a specifica o cauza.
HEPATITA CU VIRUS DELTA
Hepatita cu virus delta este o boală hepatică severă şi progresivă cauzată de virusul hepatitic delta (VHD), si deşi este dependentă de virusul hepatitic B(VHB), infecţia cu VHD în forma sa acută şi cronică este considerată cea mai rapidă şi cea mai severă formă a tuturor infecţiilor cu hepatită virală.
În 1977, Mario Rizzetto și colegii au descris un nou antigen, numit delta, în ficatul pacienților cu hepatită B cu leziuni hepatice. Trei ani mai târziu, împreună cu John Gerin, a publicat un studiu care arăta că un mic ARN a fost asociat cu antigenul delta la cimpanzeii infectați. Ulterior, a devenit evident că infecția cu virusul hepatitei delta cauzează cea mai severă formă de hepatită virală. Numeroase studii publicate în anii 1980 și 1990 au arătat cursuri mai severe de infecții acute și prevalențe mai mari ale cirozei avansate la pacienții coinfectați cu HVB și VHD.
Hepatita delta este considerată a fi cea mai severă formă de hepatită virală la om și apare numai la indivizii pozitivi cu antigenul de suprafață (AgHBs) al virusului hepatitei B (HVB), deoarece VHD este un virus ARN defectiv care necesită AgHBs pentru replicarea și transmiterea completă.
Au fost descrise opt genotipuri diferite de VHD cu distribuții geografice specifice și cursuri clinice distincte. Coinfecția VHD/HVB poate fi asociată cu modele complexe și dinamice de dominanță virală. În VHD este frecvent virusul dominant nu numai în coinfecția HVB/VHD, ci și la pacienții triplu infectați HVB/HVC/VHD.
TRATAMENTUL HEPATITEI CRONICE CU VIRUS DELTA
- O luptă împotriva a doi dușmani -
Infecția cu virusul hepatitei D (HDV) cauzează cele mai severe forme de hepatită virală acută și cronică. Aproximativ 12-15 milioane de oameni sunt infectați cronic cu HDV în întreaga lume. HDV este un mic virus defectiv care produce infecție umană doar împreună cu virusul hepatitei B (HBV). HDV necesită proteine de înveliș codificate pentru HBV pentru diseminare și intrarea de novo în celule.
Expunerea simultană la HBV și HDV (co-infecție) apare mai ales la tineri și produce frecvent hepatită acută icterică. Hepatita fulminantă poate să apară rar, rezolvând majoritatea episoadelor acute fără a evolua spre cronicizare. În contrast, superinfecția cu HDV poate apărea oricând la pacienții cu hepatită cronică B.
Hepatita cronică delta se caracterizează prin evoluție accelerată către ciroză și dezvoltarea mai frecventă a cancerului hepatic. Nu au existat antivirale specifice pentru tratarea hepatitei delta până de curând. Interferonul alfa a fost utilizat de zeci de ani, dar toleranța slabă la medicamente și eficacitatea scăzută au descurajat utilizarea sa mai largă.
Micul HDV nu codifică pentru nicio enzimă de replicare, la fel ca și alți virusuri ARN, cum ar fi hepatita C sau HIV, pentru care au fost dezvoltate cu succes medicamente care vizează enzimele virale (adică polimeraze și proteaze). Prin urmare, căutarea de antivirale împotriva HDV a fost o provocare importantă. Câteva proteine gazdă au fost identificate ca potențiale ținte antivirale. Într-adevăr, au trecut zece ani de la identificarea NTCP ca receptor atât pentru intrarea HBV, cât și pentru HDV în hepatocite.
CIROZA HEPATICĂ - BOALA CARE NU PREZINTĂ
SIMPTOME TIMPURII
Ciroza este o boala degenerativa grava, care apare atunci cand celulele sanatoase din ficat sunt deteriorate si inlocuite cu tesut cicatricial, de obicei ca urmare a abuzului de alcool sau a hepatitei cronice. Ficatul isi pierde capacitatea de a-si indeplini functia. Cazurile severe pot duce la insuficienta hepatica si chiar la deces.
Ciroza hepatica este grava din cauza importantei organului pe care il afecteaza. Ficatul, care cantareste aproximativ trei kilograme, este cel mai mare dintre organele interne ale corpului. Printre numeroasele sale functii, ficatul serveste ca parte esentiala a sistemului digestiv prin producerea de bila, care este stocata in vezica biliara, apoi eliberata in intestinul subtire, unde ajuta la descompunerea alimentelor grase.
De asemenea, ficatul ajuta la mentinerea compozitiei adecvate a sangelui prin reglarea cantitatilor de grasimi, proteine si zahar.
Cauze
• consumul excesiv de alcool;
• hepatita C;
• hepatita B, B+D;
• obezitatea;
• deficiente genetice;
• obstructie prelungita a fluxului biliar;
• perioade lungi de expunere la medicamente si alte substante toxice;
• inflamatia provocata de boli autoimune;
• hemocromatoza si boala Wilson.
Simptome
Boala nu prezinta de regula simptome specifice, ci evolueaza tacut in fazele incipiente. Simptomele pot fi usor confundate cu cele ale altor afectiuni: